急性缺血性脑卒中血管内治疗流程图
急性缺血性脑卒中(AIS)血管内治疗(ET)流程主要包括:首先确立责任大血管闭塞诊断评估是否适合介入开通(前循环6h内后循环24h内)机械取栓前需无创影像证实颅内血管闭塞NIHSS评分可预示大血管闭塞。完善医患沟通后依据指南开展静脉溶栓并决定是否行血管内治疗。术中通过选择性脑血管造影确定目标血管选择机械取栓、球囊碎栓等介入治疗模式并严格监测心电、血氧、血压。对于未使用静脉溶栓的患者需加用抗血小板药物术后持续双联抗血小板治疗至少1个月。疗效评估包括术中再通影像学评估及术后24h、1月、3月、1年的临床随访。术后需进行多系统功能监测和管理包括气道管理、心功能监测、发热处理、营养治疗及深静脉血栓预防。针对症状性颅内出血、高灌注综合征、血管再闭塞等并发症有相应处理原则。术后一般监护和血压管理、抗血小板和他汀治疗也需严格遵循指南。血管内介入治疗适应证包括年龄、发病时间、影像学检查等禁忌证则涵盖出血倾向、严重心肝肾功能不全等。NIHSS评分用于评估神经功能缺损ASITNSIR侧支循环评估系统用于评估侧支循环情况mRS评分则用于评估患者残障程度。
相关推荐
-
妇科诊疗技术操作标准规范_20622084

 2025-11-29 999+
2025-11-29 999+ -
妇科诊疗常规(已审)_20625126

 2025-11-29 999+
2025-11-29 999+ -
妇科人流综合症应急预案及流程_20622076
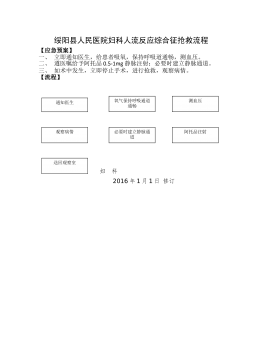
 2025-11-29 999+
2025-11-29 999+ -
妇科检查及二合诊三合诊图解_20622068

 2025-11-29 999+
2025-11-29 999+ -
妇科检查规范_20622067

 2025-11-29 999+
2025-11-29 999+ -
妇科护理常规讲解_20625121

 2025-11-29 999+
2025-11-29 999+ -
妇科护理常规_20622061

 2025-11-29 999+
2025-11-29 999+ -
妇科 不孕病(多囊卵巢综合征)中医临床路径_20625117

 2025-11-29 999+
2025-11-29 999+ -
二级病原微生物试验室生物安全管理规范-上海卫生和计划生育_20621748

 2025-11-29 999+
2025-11-29 999+ -
2022子宫内膜异位症【29页】

 2025-11-29 999+
2025-11-29 999+



