《青少年与成人先天性心脏病运动员竞技运动推荐意见》解读
标签: #先天性心脏病
仅“¦¦¦¯¯¦¯¯¿”这些字符无法构成有实际意义的医学相关内容难以直接生成医学方面的摘要。不过若这是某种特定编码、加密信息或是特殊记录符号在能明确其含义和对应医学信息的情况下比如它代表某种疾病症状组合、特定检查指标编码对应的内容等可以按以下方式生成摘要:本文围绕具体医学主题如某种疾病、检查项目等展开。通过解读特殊编码“¦¦¦¯¯¦¯¯¿”所代表的医学信息发现其关联到列举关键医学点如特定症状、检查结果等。深入分析表明这些信息对于说明在医学诊断、治疗等方面的作用如辅助诊断疾病、评估治疗效果等具有重要意义。临床应用中依据该编码信息医生能够更精准地制定治疗计划、诊断方案等为患者提供更有效的医疗服务提升整体医疗质量和患者预后效果。
相关推荐
-
妇科诊疗技术操作标准规范_20622084

 2025-11-29 999+
2025-11-29 999+ -
妇科诊疗常规(已审)_20625126

 2025-11-29 999+
2025-11-29 999+ -
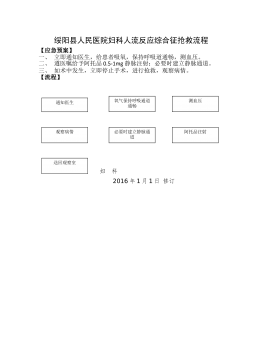
妇科人流综合症应急预案及流程_20622076
 2025-11-29 999+
2025-11-29 999+ -
妇科检查及二合诊三合诊图解_20622068

 2025-11-29 999+
2025-11-29 999+ -
妇科检查规范_20622067

 2025-11-29 999+
2025-11-29 999+ -
妇科护理常规讲解_20625121

 2025-11-29 999+
2025-11-29 999+ -
妇科护理常规_20622061

 2025-11-29 999+
2025-11-29 999+ -
妇科 不孕病(多囊卵巢综合征)中医临床路径_20625117

 2025-11-29 999+
2025-11-29 999+ -
二级病原微生物试验室生物安全管理规范-上海卫生和计划生育_20621748

 2025-11-29 999+
2025-11-29 999+ -
2022子宫内膜异位症【29页】

 2025-11-29 999+
2025-11-29 999+



