中国酒精性肝病诊疗指南
标签: #酒精性肝病
《酒精性肝病诊疗指南(2010年修订版)》摘要酒精性肝病是长期大量饮酒导致的肝脏疾病可发展为肝炎、肝纤维化、肝硬化甚至肝功能衰竭严重危害人民健康。为规范其诊疗中华医学会肝病学分会组织专家制定了本《指南》。我国缺乏酒精性肝病全国性调查资料但地区性调查显示其患病率呈上升趋势已成为不可忽视的问题。影响酒精性肝损伤进展的危险因素包括饮酒量、年限、品种、方式及性别、种族、肥胖、肝炎病毒感染、遗传、营养状况等。临床诊断标准包括长期饮酒史、非特异性临床症状、血清指标升高、肝脏B超或CT典型表现及排除其他肝病。符合相关标准可诊断酒精性肝病并进一步分型。影像学检查可反映肝脏情况但难以区分单纯性脂肪肝与脂肪性肝炎。组织病理学诊断依据病变肝组织是否伴有炎症反应和纤维化分类诊断报告应包括肝脂肪变、炎症、肝纤维化分级。
相关推荐
-
妇科诊疗技术操作标准规范_20622084

 2025-11-29 999+
2025-11-29 999+ -
妇科诊疗常规(已审)_20625126

 2025-11-29 999+
2025-11-29 999+ -
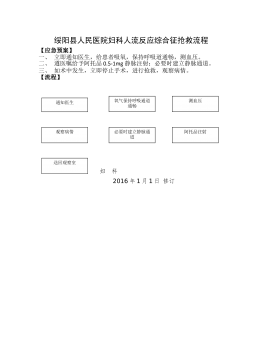
妇科人流综合症应急预案及流程_20622076
 2025-11-29 999+
2025-11-29 999+ -
妇科检查及二合诊三合诊图解_20622068

 2025-11-29 999+
2025-11-29 999+ -
妇科检查规范_20622067

 2025-11-29 999+
2025-11-29 999+ -
妇科护理常规讲解_20625121

 2025-11-29 999+
2025-11-29 999+ -
妇科护理常规_20622061

 2025-11-29 999+
2025-11-29 999+ -
妇科 不孕病(多囊卵巢综合征)中医临床路径_20625117

 2025-11-29 999+
2025-11-29 999+ -
二级病原微生物试验室生物安全管理规范-上海卫生和计划生育_20621748

 2025-11-29 999+
2025-11-29 999+ -
2022子宫内膜异位症【29页】

 2025-11-29 999+
2025-11-29 999+



